急性白血病
きゅうせいはっけつびょう
- 内科
- 診療に適した科
急性白血病とは?
どんな病気か
血液は血漿と呼ばれる液体成分(90%が水分)とそのなかに浮かぶ血球という細胞成分からできています。血球には体に酸素を運ぶ赤血球、体に侵入してくる病原体と闘う白血球、そして血管に付着して出血をとめる血小板などがあります。
これらの血球はすべて骨のなかの空間(骨髄)でつくられます。血球の製造工場である骨髄にはたくさんの造血幹細胞(血液の"種"の細胞)があります。この造血幹細胞は自分自身を複製するとともに骨髄のなかで分化・増殖・成熟を繰り返してさまざまな種類の血球となり、血液のなかに送り込まれます。
このようにして人間の体では、血液中の各血球はなくなることなく常に生命維持に必要な数が保たれています。造血幹細胞が骨髄のなかで分化・増殖を繰り返して成熟した血球に成長してゆく過程に異常が起こる病気のひとつが急性白血病です。
急性白血病では、造血幹細胞から成熟した血球となる過程の途中で成長することをやめてしまった不良品(芽球または白血病細胞といいます)ができ、この不良品が骨髄中でどんどんと増えていきます。
役に立たない不良品が血球の工場である骨髄の大部分を占めてしまうと、正常な血液をつくることができなくなります。増殖を続ける芽球はやがて骨髄からあふれ出て、肝臓や脾臓などの臓器に浸潤して、塊(腫瘤)をつくったり、臓器のはれを起こします。
原因は何か
抗がん薬や放射線などの治療のあとで起こる「二次性白血病」もありますが、大部分の白血病の原因は不明です。
症状の現れ方
急性白血病の症状は、正常な血液をつくることができなくなることによる症状と、芽球の増殖による症状に分けることができます(図3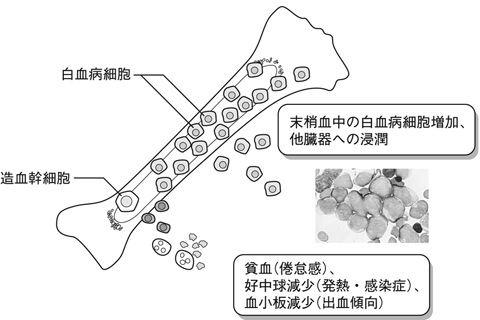 )。
)。
正常な血球(白血球、赤血球、血小板)をつくるスペースがなくなってしまうことによる症状には次のようなものがあります。
①体中に酸素を運ぶ赤血球が減ることで、倦怠感や体を動かした時の息切れなどが起こります。
②外から侵入してくる病原体と闘う白血球(顆粒球やリンパ球)が減ることで、肺炎やそのほかの感染症が起こりやすくなります。急性白血病で感染症を起こした時には、高熱が唯一の症状であることが多いようです。
③血小板が減ることで出血が起こりやすくなります。けがをした時に血が止まりにくくなるだけではなく、何もしていないのにあざができたり、鼻出血が起きたり、重症な場合は脳出血や消化管の出血(胃、十二指腸などからの出血)が起こることもあります。
一方、骨髄のなかに増殖した細胞はそこだけにとどまらずに血液のなかに流れていき、肝臓、脾臓、リンパ節、歯肉などのいろいろな臓器に浸潤して臓器のはれを起こすことがあります。また、芽球が集まって塊をつくり、その塊が神経などを圧迫していろいろな症状を示すこともあります。
検査と診断
体の不調を訴えて病院を受診した時に、血液検査の異常(血球数の増加・減少、異常細胞の出現)により急性白血病が疑われます。白血病が疑われた場合は骨髄の検査を行い、診断を確定します。
骨髄は血液の工場なので、本来であれば吸引した骨髄血のなかには、まだ若い造血幹細胞から出荷直前の成熟した細胞に至るまで、各成熟段階のさまざまな細胞がみられるはずですが、白血病の患者さんの場合、腫瘍化した未成熟な白血病細胞で埋めつくされています(図3 )。
)。
急性白血病はその細胞の染色(ペルオキシダーゼ染色)の結果によって急性骨髄性白血病(AML)と急性リンパ性白血病(ALL)に大別され、さらに染色体、表面マーカーなどの検査結果によっておのおのが細かく分類されます。なぜ急性白血病を細かく分類することが大切かというと、個々の白血病によって治療法あるいは治療に対する反応性が異なり、治療方針を決定するのに役立つからです。
治療の方法
急性白血病と診断されたあと治療しないで放置すると、数日から数週間で死亡します。したがって診断が確定すれば入院し早急に治療を開始する必要があります。
●寛解導入療法
治療はまず数種類の抗がん薬を組み合わせて投与する併用化学療法を行います。これを寛解導入療法といいます(図4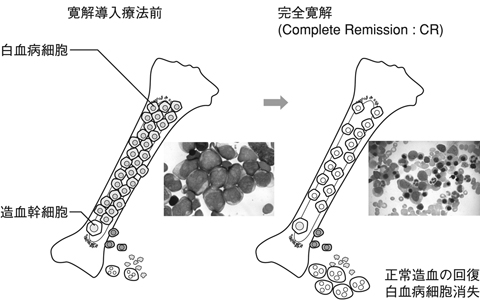 )。
)。
この治療の目的は、骨髄中に満ちあふれる白血病細胞を百分の1から千分の1以下に減らし、骨髄にスペースをつくって正常の造血を回復させることです。白血病細胞が百分の1以下(顕微鏡では見つからない状態)になり、血球数が正常化する状態を完全寛解(CR)といいます。治癒という言葉を使わないのは、見えなくても体のどこかに白血病細胞がひそんでいる状態だからです。
急性骨髄性白血病と急性リンパ性白血病では、寛解導入療法に使用する抗がん薬が少し異なります。
骨髄性の場合はイダルビシンまたはダウノルビシンとシダラビンの併用が、リンパ性の場合はエンドキサン、ダウノルビシン(またはドキソルビシン)、ビンクリスチン、プレドニゾロン、シクロホスファミド、L-アスパラギナーゼの併用が一般的に行われています。骨髄性では65~80%、リンパ性では70~90%の割合で完全寛解が達成されています。
しかし、いずれの化学療法も、白血病細胞を殺すのみならず、正常な血液細胞も障害してしまうので、抗がん薬投与後は一時的に血液がつくられない状態になります。赤血球、血小板は輸血で補うことができますが、白血球は輸血することができません。白血球の減少に伴って細菌、真菌(カビ)による感染症のリスクが高まるので、抗生剤、抗真菌薬を投与し、その予防および治療を行います。白血球を増やすG-CSF(顆粒球コロニー刺激因子)という薬剤がありますが、G-CSFが白血病細胞を増やす可能性が低いと判断された時にのみ使用します。
そのほかに、吐き気、嘔吐、脱毛、口内炎、下痢などの副作用が認められます。
●寛解後療法
完全寛解したからといって、治療を中止してしまうと、体のなかにまだ残っている白血病細胞が再び増殖を開始し、白血病は再発してしまいます。したがって完全寛解が達成されたあとも、継続して体に残っている白血病細胞をゼロにするように治療を続けます。これを寛解後療法といいます(図5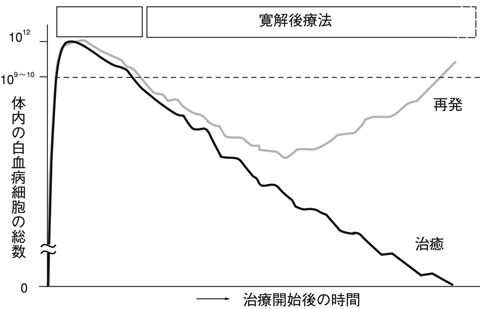 、表11
、表11 )。急性リンパ性白血病では中枢神経に白血病細胞が残っていることが多いので、中枢神経を包んでいる液体(髄液)のなかに直接抗がん薬を投与することがあります。
)。急性リンパ性白血病では中枢神経に白血病細胞が残っていることが多いので、中枢神経を包んでいる液体(髄液)のなかに直接抗がん薬を投与することがあります。
寛解後療法には化学療法を1~2年継続する方法と、化学療法に続いて造血幹細胞移植を行う方法があります。どちらを選択するかは白血病細胞の染色体異常、年齢、完全寛解達成までの時間などの因子を総合的に評価して決めます。再発のリスクが高いと思われる患者さんには移植を、再発のリスクが低い患者さんには化学療法を継続するのが一般的です。
しかしこの方法では、再発のリスクを予測できない予後中間群の患者さんに関しては治療選択の指標とはなりませんし、これらの予後因子は必ずしも絶対的なものではありません。そこで最近では、完全寛解に入ったあとの水面下の白血病細胞の量を、白血病の遺伝子異常などを利用して明らかにするMRD(微少残存病変)を用い、その推移をみて治療法を決定する試みもなされています。
治療成績
急性骨髄性白血病の場合、病型によって治療成績は多少異なりますが、化学療法で20~50%、移植で40~70%の治癒が期待できます。再発した場合は化学療法だけでは治癒は期待できず、移植が唯一の根治治療となりますが、これによって20~50%の治癒が期待できます。
一方、急性リンパ性白血病の場合、化学療法、移植による治癒率はおのおの15~35%、45~55%と急性骨髄性白血病と比べて少し劣ります。
新しい治療法
化学療法も移植も、白血病細胞だけを選択的に攻撃する治療ではなく、正常な臓器や組織も同時に障害してしまいます。しかし、一部の急性白血病では、白血病発症のメカニズム(分子病態)が明らかにされ、その分子病態に的を絞った治療(分子標的療法)が試みられています。
急性骨髄性白血病の一種である急性前骨髄球性白血病に対するオールトランスレチノイン酸(ATRA)療法はその代表例です。この内服薬によって90%の患者さんが完全寛解し、70~80%の患者さんが治癒しています。
これ以外にも、急性骨髄性白血病の細胞表面に認められるCD33という蛋白質に特異的に結合する抗体に抗がん薬を結合させたマイロターグという薬剤も、治療に用いられ成果をあげています。
病気に気づいたらどうする
血液検査の異常により急性白血病が疑われた場合は、早急に血液内科専門医のいる医療機関を受診し、精密検査と治療を受ける必要があります。
急性白血病に関連する検査を調べる
白血病に関連する可能性がある薬
医療用医薬品の添付文書の記載をもとに、白血病に関連する可能性がある薬を紹介しています。
 処方は医師によって決定されます。服薬は決して自己判断では行わず、必ず、医師、薬剤師に相談してください。
処方は医師によって決定されます。服薬は決して自己判断では行わず、必ず、医師、薬剤師に相談してください。
-
▶
ベスタチンカプセル10mg
その他の腫瘍用薬
-
▶
マイロターグ点滴静注用5mg
抗腫瘍性抗生物質製剤
-
▶
イトリゾール内用液1%
その他の化学療法剤
-
▶
ソル・コーテフ注射用100mg[注射剤]
副腎ホルモン剤
-
▶
メドロール錠2mg
副腎ホルモン剤
-
▶
コートリル錠10mg
副腎ホルモン剤
-
▶
注射用エンドキサン100mg
アルキル化剤
-
▶
ピノルビン注射用10mg
抗腫瘍性抗生物質製剤
-
▶
エピルビシン塩酸塩注射用10mg「NK」 ジェネリック
抗腫瘍性抗生物質製剤
-
▶
アイクルシグ錠15mg
その他の腫瘍用薬
・掲載している情報は薬剤師が監修して作成したものですが、内容を完全に保証するものではありません。
白血病に関する記事
-

あなたは何問正解できる? 慢性骨髄性白血病(CML)を知るクイズを公開
慢性骨髄性白血病についてのクイズを通して、病気について関心を持ち理解を深めてもらうために何が必要かを考えるイベントが開催されました
おすすめの記事
白血病に関する病院口コミ
-
すぐに紹介状を書いてくれ大学病院で精密検査を受けることが出来ました。
moujaさん 30~40代男性 2018年04月01日投稿
目に影ができ、症状を診てもらったところ白血病や感染症の疑いがあるという初診をしていただき、精密検査をした方が良いとのことで当日大学病院の紹介状を書いていただきました。 精密検査の結果、難病ということ… 続きをみる
-
主治医の説明が丁寧で安心です。
ZEROさん 50代以上男性 2016年07月23日投稿
急性骨髄性白血病で入院しました。 50代男性です。 1年間、抗がん剤治療でお世話になる予定です。 現在で半年過ぎた第8クールの内の第5クールです。 おかげ様で抗がん剤の副作用は少なく、特に嘔吐が無いのが良… 続きをみる
-
血液がんや真菌・細菌感染症の勉強になる
医師アンケート調査回答者さん 31代男性 2016年01月07日投稿
防衛医大の血液内科では、症例が多岐にわたります。 様々な多発性骨髄腫(血液細胞の1つである形質細胞のがん)が特に多いですが、骨髄異形成症候群(血液細胞のもとになる造血幹細胞に異常が生じ、血液中の赤血球… 続きをみる
急性白血病の症状と治療方法について教えて下さい。父が急性白血病と診断され入院することになりました。…