うっ血肝
うっけつかん
うっ血肝とは?
どんな病気か
急性心筋梗塞や肺炎などで、急に心臓のはたらきが低下した急性心不全の患者さん、あるいは、心臓弁膜症や高血圧性心臓病で慢性的に心臓のはたらきが悪い慢性心不全の患者さんに生じる肝障害です。
血液が循環しないために肝臓に血液がうっ滞して、肝臓が腫大するとともに、低酸素血症も加わることにより肝臓の組織が障害を受けます。
原因は何か
肝臓は、心臓から送り出される循環血液量の約4分の1にも相当する多くの血液が供給されているため、心臓のポンプ作用が低下する心不全、とくに右心不全ではその影響を大きく受けます。また、解剖学的にも、右心房と肝静脈が近いために肝静脈は右心房の圧の変化を受けやすく、右心房圧の上昇に伴って、ただちに肝静脈圧が上昇します。その結果、肝内の静脈枝は圧が高まって拡張します。加えて全身の循環血液量とともに肝臓の循環血液量も減少し、肝臓への酸素供給も低下します。
これらの結果、低酸素状態が悪化して肝細胞は障害を受けます。肝は低酸素状態を代償する(補う)ために門脈血からの酸素摂取を増加させますが、心不全状態が持続すると代償できなくなります。
症状の現れ方
下肢のむくみや頸静脈の怒張(ふくれる)、あるいは呼吸困難などの心不全の症状が前面に現れます。心不全症状に加えて、肝臓が腫大し、肝機能障害を起こします。急性心不全の時は、肝臓が急速に大きくなるのに伴って肝臓の表面を被っている肝被膜が急速に伸展するために痛みを生じ、右季肋部痛を来します。
肝障害は心不全の程度によりますが、時には高度の黄疸を生じます。急性心不全の時の肝障害は一時的なもので、心不全が改善すると肝障害も改善します。
しかし、慢性的に心不全が継続すると肝臓の組織が破壊され、肝障害も悪化し黄疸も強く現れて、最終的には肝硬変から肝不全に至ります。この場合、肝炎ウイルスなど他の原因による肝硬変と区別して、うっ血性肝硬変と呼びます。
検査と診断
肝機能検査は、心不全の程度に応じて軽度から高度の異常所見を示します。総ビリルビン値は、通常は1・3mg/dL以下ですが、20mg/dL以上の高度の黄疸を示すこともあります。
急性心不全では、AST(GOT)優位のトランスアミナーゼ異常がみられ、時には数千単位に及ぶこともあります。慢性心不全では、アルカリホスファターゼの高値がみられます。
肝炎ウイルスマーカーは原則として陰性ですが、B型肝炎、C型肝炎の患者さんに心不全が生じた場合は、当然のことながらこれらの肝炎ウイルスマーカーが陽性となるので、B型肝炎、C型肝炎との区別が重要になります。
心不全症状がある患者さんに肝機能障害がみられれば、うっ血肝を考えますが、超音波検査やCTなどの画像診断で、この病気の特徴的所見である肝静脈および下大静脈の拡張がみられれば診断は容易です。
しかし、肝炎ウイルスマーカーなど他の検査も併用して、急性肝炎や胆道の病気を否定する必要があります。
治療の方法
うっ血性心不全、ならびにその原因となる心疾患に対する治療を行うことが最大の治療です。安静に加え、食事の減塩指導および強心薬、利尿薬などの投与が行われます。
病気に気づいたらどうする
病院を受診し、心不全の治療を行うとともに、原因となる心疾患の原因究明、治療を行います。
おすすめの記事
コラムビリルビン代謝と黄疸
脂溶性で細胞毒性が強い間接型ビリルビンは肝細胞に取り込まれ、滑面小胞体にあるウリジンジホスフェート・グルクロン酸転移酵素によって、グルクロン酸抱合を受けて直接型ビリルビン(水溶性で細胞毒性は弱い)となり、胆管や毛細血管に排泄されます。
肝細胞による間接型ビリルビンの取り込みからグルクロン酸抱合を行うまでの過程のどこかに軽度の障害があり、間接型ビリルビンを十分に直接型ビリルビンに変換できない病気を、まとめてジルベール症候群と呼んでいます。
これに対して、常染色体劣性の遺伝形式をとるクリグラー・ナジャール症候群では、第1番染色体上にあるウリジンジホスフェート・グルクロン酸転移酵素(UDPGT-1)に変異があり、その活性が低下するため、間接型ビリルビンを十分に直接型ビリルビンに変換できないのです。
ですから、この酵素活性がゼロになるような変異をもつ場合には死に至ることもあります。
グルクロン酸抱合後のビリルビンを毛細胆管に送り出す過程にはMRP2という物質が重要なはたらきをしています。このMRP2のはたらきに異常があり、肝臓が肉眼的に黒緑がかった色調を示するのがデュビン・ジョンソン症候群で、常染色体劣性の遺伝形式を示し、思春期以降に発見されることの多い病気です。
ローター症候群でも同様にグルクロン酸抱合後のビリルビンを毛細胆管に送り出す過程に障害があり、常染色体劣性の遺伝形式をとりますが、詳細についてはまだ解明されていません。
コラム肝臓の血液循環とうっ血肝
全身の血管系(体循環)は、心臓から送り出される血液が流れる動脈と、心臓にもどる血液が流れる静脈からなりますが、肝臓は動脈・静脈に加え、門脈という特有の血管系をもっています。
心臓から送り出された血液は、大動脈、腹腔動脈を経由して肝動脈として肝臓に入り、左右の肝動脈に分かれて肝臓全体に分布し、酸素を供給しています。一方、門脈は、胃、小腸、大腸などの消化管や膵臓、脾臓、胆嚢などの内臓から血液を受け、上腸間膜静脈および脾静脈に合流し、さらに門脈本幹として肝内に入ります。
肝臓は肝動脈と門脈の両者から血液の流入を受けています。門脈血には、消化管から吸収された栄養素がたくさん含まれています。肝臓に流入する血液量の70%は門脈に、30%は肝動脈に由来します。
これらの流入血液は、正常な肝臓ではすべて、肝細胞の集合体である肝小葉内に放射線状に走っている類洞と呼ばれる毛細血管のような通路に合流し、合流した血液は肝小葉の中心にある中心静脈に集まったあと、次第に右、中、左肝静脈の3本の肝静脈に合流後、下大静脈へ流入して、心臓へもどっていきます(図16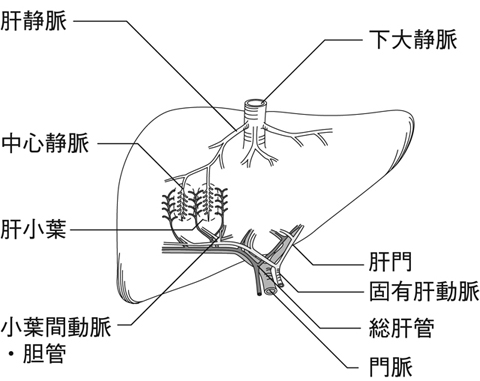 )。
)。
動脈血で運ばれてきた酸素と消化管で吸収され門脈血で運ばれてきた栄養物は、類洞を通る間に肝細胞に取り込まれ、肝細胞で代謝された物質は逆に類洞に排泄されて心臓を介して全身に運ばれます。
肝臓は血管が非常に豊富で、心臓から送り出される血液量の約4分の1を受けており、循環血液量を調節するうえで重要な役割を担っています。すなわち、循環血液量が増加した場合は肝臓も腫大して肝内に血液を保持し、心臓の負担を軽減します。心臓のポンプ作用が低下した心不全では、血管内の血液量が増加します。軽度の時は、肝臓が腫大することで循環血液量を軽減しますが、高度になってくると代償できなくなり(うっ血肝となる)、心不全症状や肝機能障害が表面に出てきます。
先日、γgtpが108で受診したら、肝腫大、下大静脈と肝静脈の拡張を指摘されたと投稿した者です。大病院に紹…